 Odpływ pęcherzowo-moczowodowy to cofanie się moczu z pęcherza do moczowodów i nerek. Odpływ nazywany pierwotnym polega na niewydolności mechanizmu zastawkowego połączenia moczowodowo-pęcherzowego. Odpływ wtórny jest objawem innych zaburzeń – przeszkody podpęcherzowej, wysokich ciśnień w pęcherzu np w pęcherzu neurogennym, czynnej infekcji, wadliwej budowy trójkąta pęcherza w przypadku zdwojenia układu zbiorczego po danej stronie lub nadprodukcji moczu (moczówka). Zapewne większość odpływów ma charakter wtórny do wymienionych czynników.
Odpływ pęcherzowo-moczowodowy to cofanie się moczu z pęcherza do moczowodów i nerek. Odpływ nazywany pierwotnym polega na niewydolności mechanizmu zastawkowego połączenia moczowodowo-pęcherzowego. Odpływ wtórny jest objawem innych zaburzeń – przeszkody podpęcherzowej, wysokich ciśnień w pęcherzu np w pęcherzu neurogennym, czynnej infekcji, wadliwej budowy trójkąta pęcherza w przypadku zdwojenia układu zbiorczego po danej stronie lub nadprodukcji moczu (moczówka). Zapewne większość odpływów ma charakter wtórny do wymienionych czynników.
Ogólnie uważa się, że odpływy występują w 1% populacji dziecięcej oraz u 30-50% dzieci z nawracającymi zakażeniami dróg moczowych. W odpływach wrodzonych należy liczyć się z nieprawidłową morfogenezą miąższu nerki po chorej stronie. Taka nerka pomimo ustąpienia odpływu nie ma potencjału do powrotu prawidłowej funkcji i nieuchronnie może zmierzać ku marskości. Ogólnie im młodsze dziecko z odpływem tym bardziej narażone są górne drogi moczowe. Uważa się że mniej więcej powyżej piątego roku życia sterylny odpływ nie zagraża już miąższowi nerek, choć zapewne znajdą się wyjątki przeczące tej regule. Warto wspomnieć, że u innych gatunków ssaków odpływy pęcherzowo-moczowodowe są zjawiskiem fizjologicznym.
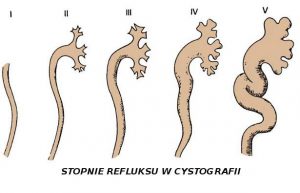
Według obrazu cystograficznego odpływy klasyfikuje się wg pięciostopniowej skali – vide rycina. Odpływy I i II stopnia nie mają znaczenia klinicznego, mają skłonność do samoistnego ustępowania w 80%, ponadto są zjawiskiem niestałym – w czasie jednej cystografii u tego samego pacjenta, stosując kilkukrotne wypełnianie pęcherza raz są, a raz ich nie ma. Odpływy III stopnia ustępują samoistnie z czasem u ponad 50% chorych. Najczęściej skutkują deformacją układu kielichowo-miedniczkowego widoczną w USG. Odpływy wyższych stopni rzadko ustępują samoistnie, chyba że mają wybitnie wtórny charakter, a przyczyna zostanie usunięta (na przykład wytworzymy przetokę pęcherzowo-skórną u dziecka z wybitną nadczynnością wypieracza w pęcherzu neurogennym).
 Należy tutaj zwrócić uwagę, na techniczne niedoskonałości badania cystograficznego wynikające z faktu, że obrazuje drogi moczowe w warunkach bardzo odbiegających od panujących w pęcherzu pacjenta na codzień. Często pęcherz w trakcie badania wypełniany jest bez uwzględnienia jego oczekiwanej pojemności dla wieku, pod zbyt dużym ciśnieniem (butelka zawieszona wysoko na stojaku), często poza moment, w którym normalnie dziecko już dawno opróżniłoby pęcherz. Ponadto dzieci prawie zawsze są bardzo niespokojne, dodatkowo zwiększając ciśnienie w pęcherzu ponad wartości dnia codziennego. Cystografia nie mówi też o ilości cofającego się kontrastu – i tak mała ilość kontrastu cofającego się pod niewielkim ciśnieniem do poszerzonych z innych przyczyn górnych dróg moczowych może sugerować odpływ dużego stopnia. Te techniczne mankamenty prawie całkowicie eliminuje badanie videourodynamiczne. Jego poprawne wykonanie z kolei jest prawie niemożliwe bez współpracy lub choćby tolerancji ze strony chorego. I tu koło się zamyka… Być może bardziej wartościowa tutaj byłaby cystografia izotopowa – mogłaby precyzyjnie ocenić jak dużo znacznika cofa się do górnych dróg moczowych. Po krytycznym przeanalizowaniu cystografii przed podjęciem decyzji o sposobie postępowania należy wykonać renoscyntygrafię by ocenić w jakim stopniu odpływ rzutuje na stan miąższu nerek. O morfologii nerek informuje nas też USG, które może być stosowane do dalszego zgrubnego monitorowania (stopień poszerzenia UKM na pełnym i pustym pęcherzu, wzmożenie wcha centralnego czy podwójne okonturowanie miedniczki).
Należy tutaj zwrócić uwagę, na techniczne niedoskonałości badania cystograficznego wynikające z faktu, że obrazuje drogi moczowe w warunkach bardzo odbiegających od panujących w pęcherzu pacjenta na codzień. Często pęcherz w trakcie badania wypełniany jest bez uwzględnienia jego oczekiwanej pojemności dla wieku, pod zbyt dużym ciśnieniem (butelka zawieszona wysoko na stojaku), często poza moment, w którym normalnie dziecko już dawno opróżniłoby pęcherz. Ponadto dzieci prawie zawsze są bardzo niespokojne, dodatkowo zwiększając ciśnienie w pęcherzu ponad wartości dnia codziennego. Cystografia nie mówi też o ilości cofającego się kontrastu – i tak mała ilość kontrastu cofającego się pod niewielkim ciśnieniem do poszerzonych z innych przyczyn górnych dróg moczowych może sugerować odpływ dużego stopnia. Te techniczne mankamenty prawie całkowicie eliminuje badanie videourodynamiczne. Jego poprawne wykonanie z kolei jest prawie niemożliwe bez współpracy lub choćby tolerancji ze strony chorego. I tu koło się zamyka… Być może bardziej wartościowa tutaj byłaby cystografia izotopowa – mogłaby precyzyjnie ocenić jak dużo znacznika cofa się do górnych dróg moczowych. Po krytycznym przeanalizowaniu cystografii przed podjęciem decyzji o sposobie postępowania należy wykonać renoscyntygrafię by ocenić w jakim stopniu odpływ rzutuje na stan miąższu nerek. O morfologii nerek informuje nas też USG, które może być stosowane do dalszego zgrubnego monitorowania (stopień poszerzenia UKM na pełnym i pustym pęcherzu, wzmożenie wcha centralnego czy podwójne okonturowanie miedniczki).
 W odpływach wtórnych znaczącą poprawę można uzyskać stosując odpowiednie leczenie przyczynowe, od którego należy zacząć. W zależności od tła choroby jest to leczenie przeciwzapalne (odkażanie moczu), przecięcie zastawek cewki tylnej, farmakoterapia modyfikująca czynność pęcherza i zwieraczy, regularne cewnikowanie pęcherza czy też wytworzenie czasowej przetoki moczowodowo-skórnej lub pęcherzowo-skórnej (najczęściej u noworodków i niemowląt). Ponadto należy pamiętać o skłonności odpływów pęcherzowo-moczowodowych do samoistnego ustępowania, szczególnie u dziewczynek.
W odpływach wtórnych znaczącą poprawę można uzyskać stosując odpowiednie leczenie przyczynowe, od którego należy zacząć. W zależności od tła choroby jest to leczenie przeciwzapalne (odkażanie moczu), przecięcie zastawek cewki tylnej, farmakoterapia modyfikująca czynność pęcherza i zwieraczy, regularne cewnikowanie pęcherza czy też wytworzenie czasowej przetoki moczowodowo-skórnej lub pęcherzowo-skórnej (najczęściej u noworodków i niemowląt). Ponadto należy pamiętać o skłonności odpływów pęcherzowo-moczowodowych do samoistnego ustępowania, szczególnie u dziewczynek.
Przewlekła profilaktyka przeciwzapalna jest podstawą leczenia zachowawczego. Polega ono na podawaniu małych dawek, najczęściej tylko na noc, leków odkażających mocz. W pierwszym miesiącu życia najlepiej tolerowana jest amoksycyllina lub ZInnat, do drugiego miesiąca powyższe leki lub trimetoprim (Trimesan). U starszych niemowląt standartem jest Bactrim zawierający trimetoprim i sulfametoksazol (ten ostatni nie jest prawidłowo metabolizowany w wątrobie przed 2 miesiącem życia i może wywoływać żółtaczkę). U dzieci kilkumiesięcznych można już stosować najważniejszy lek odkażający – nitrofurantoinę (Furagin), która doskonale działa na najczęstsze w zakażeniach dróg moczowych bakterie jelitowe.
Uważa się obecnie, że sam niewielki odpływ pęcherzowo-moczowodowy nie uszkadza miąższu nerek, przynajmniej u starszych dzieci. Przyczynia się jednak do znacznego ich uszkodzenia w obecności infekcji. Utrzymywanie jałowości moczu jest więc wystarczającym postępowaniem terapeutycznym, szczególnie wobec skłonności odpływów niższego stopnia do samoistnego ustępowania. W znacznej części przypadków, szczególnie u dziewczynek w wieku przedszkolnym i szkolnym leczenie należy rozpocząć od przewlekłej profilaktyki przeciwzapalnej. Na drugim biegunie niejednorodnej grupy chorych z odpływami pęcherzowo-moczowodowymi są noworodki i niemowlęta płci męskiej z cechami niewydolności nerek, u których leczenie rozpoczynamy od wytworzenia przetok pęcherzowo-skórnych i przecięcia zastawki cewki tylnej, o ile jest obecna.
Jeśli leczenie zachowawcze nie przynosi poprawy, co wyraża się utrzymywaniem odpływów dużego stopnia, nawracającymi infekcjami lub pogarszaniem funkcji nerek w badaniu scyntygraficznym należy rozważyć postępowanie zabiegowe. Od lat osiemdziesiątych XX wieku rozpowszechniła się minimalnie inwazyjna technika ostrzykiwania ujść moczowodów z dostępu przez cewkę moczową. Kluczem do sukcesu wydaje się zastosowanie trwałych obojętnych biologicznie materiałów takich jak Deflux, teflon czy silikon. Zabieg wykonuje się w 15 minutowym znieczuleniu ogólnym wprowadzając do cewki wziernik średnicy kilku milimetrów, przez niego pod kontrolą wzroku igłę. Wkłuwamy ją pod ujście moczowodu i „uszczelniamy go”. Po delikatnie wykonanej cystoskopii nie ma potrzeby pozostawiania w pęcherzu cewnika. Zdarza się jednak, że zostawiamy go na jedną dobę szczególnie u chłopców, którzy mogą mieć przejściowe problemy z oddaniem moczu przez „obolałą” cewkę. Zabieg endoskopowy nawet powtarzany 2 czy 3 razy jest mniej obciążający dla chorego niż operacja tradycyjna reimplantacji moczowodów.
Endoskopia pęcherza jest typową procedurą małoinwazyjną, która przy braku obciążeń anestezjologicznych powinna być wykonywana w trybie jednego dnia (łącznie 3 godziny spędzone na sali operacyjnej i wybudzeniowej). Pod względem skuteczności przy prawidłowym podaniu bezkonkurencyjny był teflon, którym można uszczelnić nawet znacząco poszerzone moczowody. Wymagał jednak specjalnego sprzętu do podawania i budził wątpliwości co do bezpieczeństwa (migracja cząsteczek teflonu w miejsca odległe), skutkiem czego praktycznie zniknął z rynku. Obecnie najlepsze wyniki uzyskuje się z zastosowaniem preparatu Deflux. Zabiegi te właściwie tylko teoretycznie są refundowane przez NFZ. Płacona kwota z ledwością pokrywa koszt preparatu, nie wystarcza w żaden sposób na pokrycie kosztów pracy sali operacyjnej i kosztów osobowych. Dostępne na rynku tańsze preparaty reklamowane jako zamienniki Defluksu, przynajmniej te mi znane, tak naprawdę nimi nie są i w ogóle nie spełniają swojego zadania. Substancje te mają mniejszą gęstość i średnicę mikrocząsteczek, po podaniu szybko rozchodzą się w tkankach nie przybierając charakterystycznego dla Defluksu kształtu kulistego depozytu. W badaniu USG po 6 tygodniach praktycznie nigdy nie ma po nich śladu podczas gdy Defluks tworzy wyraźny depozyt o średnico ok. 0,5-1cm z jednego mililitra. Na stronie producenta można przeczytać o leczeniu Defluxem (tutaj) oraz jego wynikach (tutaj).
Moje osobiste rozczarowanie tańszymi substytutami Defluxu występującym w Polsce pod nazwami V…x i U…x znalazło potwierdzenie w referacie prof. Schwentnera przedstawionym 24 września 2010 roku na 4 Warszawskiej Konferencji Urologii Dziecięcej. Okazuje się, że nie tylko mają one odmienną budowę chemiczną ale zawierają substancje o potencjalnie szkodliwym działaniu. Co ciekawe, preparaty produkowane rzekomo w Niemczech, nie zdobyły tam w ogóle rynku. Ilustracje referatu do pobrania tutaj (wielostronnicowy plik .TIF, długi czas pobierania, najlepie „zapisz element docelowy jako…”).
Mówiąc o zamiennikach na rynku znajduje się obecnie preparta D…ll, który formalnie ma mieć wielkość mikrocząsteczek Defluksu i być jego dokładnym odpowiednikiem – nie mam z nim doświadczenia. Kilka lat temu pojawił się też preparat niewchłanialny Vantris , ceną zbliżony do Defluksu. Jest on wygodny, bo można go podać „z ręki” bez użycia specjalnej wysokociśnieniowej strzykawki (jak w teflonie), a jednocześnie bardziej spoisty niż Deflux. Doświadczenia z tym preparatem są jednak bardzo złe – często wywołuje wyraźne zwężenie przypęcherzowe, prowadząc do nasilonego wodonercza. Chorzy Ci wymagają reimplantacji moczowodu połączonej z usunięciem depozytów Vantrisu. Obecnie ponownie używam tylko oryginalnego Defluxu, choć jego cena wyraźnie poszła w górę.
O skuteczności leczenia endoskopowego decydują: 1.rodzaj użytego preparatu (gęstość, spoistość i trwałość), 2.anatomia ujścia moczowodu (szerokość, lokalizacja w pęcherzu) oraz 3. technika podania.
Powyższe zdjęcia przedstawiają:
1. szerokie otwarte ujście moczowodu z wprowadzoną do środka sondą moczowodową
2. to samo ujście, widać wkłutą pod nie igłę
3. ujście po ostrzyknięciu całkowicie zamknięte
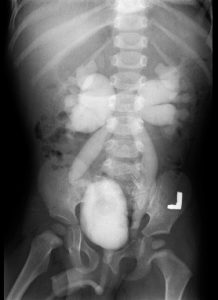
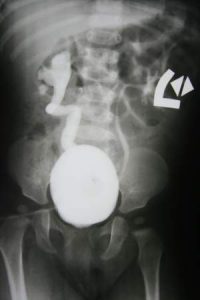
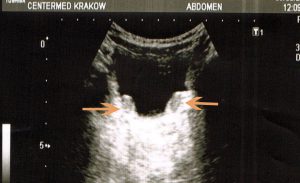
 W przypadku niepowodzenia leczenia zachowawczego lub endoskopowego i istotnego uszkodzenia miąższu nerki po stronie odpływu decydujemy się czasem na leczenie zabiegowe. Wiąże się ono z około 10 dniowym pobytem w szpitalu po zabiegu. Powodzenie zabiegu operacyjnego bywa niepełne w przypadku moczowodów znacznie poszerzonych i braku właściwego leczenie towarzyszących patologii (przeszkoda podpęcherzowa, pęcherz neurogenny). Na poniższych zdjęciach z USG widoczne zapęcherzowo depozyty Defluksu, odpowiednio po stronie prawej i obustronnie.
W przypadku niepowodzenia leczenia zachowawczego lub endoskopowego i istotnego uszkodzenia miąższu nerki po stronie odpływu decydujemy się czasem na leczenie zabiegowe. Wiąże się ono z około 10 dniowym pobytem w szpitalu po zabiegu. Powodzenie zabiegu operacyjnego bywa niepełne w przypadku moczowodów znacznie poszerzonych i braku właściwego leczenie towarzyszących patologii (przeszkoda podpęcherzowa, pęcherz neurogenny). Na poniższych zdjęciach z USG widoczne zapęcherzowo depozyty Defluksu, odpowiednio po stronie prawej i obustronnie.
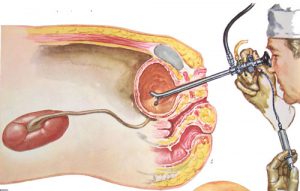
CYSTOSKOPIA-ZABIEG
Cystourethroskopia jest to metoda zabiegowa polegająca na wziernikowaniu pęcherza i cewki moczowej oraz wykonywaniu pod kontrolą wzroku zabiegów diagnostycznych i terapeutycznych. Najczęstsze z nich to ostrzykiwanie ujść pęcherzowych moczowodów w odpływach pęcherzowo-moczowodowych, przecięcie zastawki cewki tylnej, sondowanie moczowodów czy też nacięcie torbieli ujścia pęcherzowego moczowodu. Zabieg u dzieci wykonywany jest w krótkotrwałym znieczuleniu ogólnym najczęściej bez intubacji. Wziernikowanie pęcherza obrazuje rycina obok.
Element optyczny pediatrycznego cystoskopu ma 2mm średnicy. Obraz z dróg moczowych oglądać możemy bezpośrednio lub na ekranie monitora po podłączeniu kamery.Typowe zastosowania cystoskopii w urologii dziecięcej przedstawiam poniżej.
OLYMPUS DIGITAL CAMERA
1. Leczenie odpływów pęcherzowo-moczowodowych
poprzez cystoskop wprowadza się długą igłę, która podaje się pod ujście pęcherzowe moczowodu odpowiedni preparat – Deflux, teflon, kolagen bądź silikon.
2. Diagnostyka
poprzez cystoskop możemy wprowadzić cienkie sondy do górnych dróg moczowych, podać środek kontrastujący i wykonać zdjęcia RTG obrazując dokładnie anatomię dróg moczowych (pyelografia wstępująca). Możliwa jest też bezpośrednia wzrokowa ocena śluzówki pęcherza. Nie powinno się u dzieci pobierać drogą endoskopową u dzieci wycinków ze zmian podejrzanych o charakter nowotworowy. Bardzo często są one niemiarodajne i nie nadają się do oceny histopatologicznej a najważniejszy nowotwór tej okolicy u dzieci, rhabdomyosarcoma, jest niezwykle trudny do leczenia
3. Obrazowanie i nacięcie endoskopowe zastawki cewki tylnej oraz zwężeń cewki. Przecięcie torbieli ujścia pęcherzowego moczowodu.
Typowo zabiegi cystoskopowe traktujemy jako minimalnie inwazyjne, możliwe do wykonania w trybie jednego dnia. U dzieci obowiązuje znieczulenie ogóle, dziecko musi więc być 6 godzin na czczo. Po zabiegu możliwe jest niewielki krwiomocz, który jest rzeczą normalną i ustępuje w ciągu 2-3 dni. Typowo na koniec zabiegu opróżniamy pęcherz i nie pozostawiamy cewnika. Zabiegi, w których przecinamy zastawkę bądź zwężenie cewki wymagają pozostawienia cewnika na dłużej.
Reimplantacja moczowodów – zabieg z otwarcia
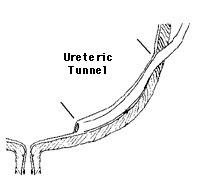 W chirurgii dziecięcej reimplantację stosuje się w leczeniu odpływów pęcherzowo-moczowodowych (coraz rzadziej), moczowodów olbrzymich spowodowanych przeszkodą przypęcherzową oraz w plastyce trójkąta pęcherza w leczeniu następstw zdwojenia układu kielichowo miedniczkowego i moczowodów. Reimplantowany moczowód musi mieć odpowiednio długi odcinek śródścienny, co zapewnia prawidłowe działanie mechanizmu zastawkowego zapobiegającego cofaniu moczu (vide rycina).
W chirurgii dziecięcej reimplantację stosuje się w leczeniu odpływów pęcherzowo-moczowodowych (coraz rzadziej), moczowodów olbrzymich spowodowanych przeszkodą przypęcherzową oraz w plastyce trójkąta pęcherza w leczeniu następstw zdwojenia układu kielichowo miedniczkowego i moczowodów. Reimplantowany moczowód musi mieć odpowiednio długi odcinek śródścienny, co zapewnia prawidłowe działanie mechanizmu zastawkowego zapobiegającego cofaniu moczu (vide rycina).
Chory musi mieć przed zabiegiem wykonaną pełną urologiczną diagnostykę obrazową. Znaczna część tych pacjentów wymaga również diagnostyki urodynamicznej – szczególnie Ci z przewlekłymi pomimo braku infekcji objawami dysurycznymi oraz podejrzeniem neurogennej dysfunkcji pęcherza. Wynik operacji u takich chorych może być rozczarowujący z powodu wysokich ciśnień panujących w pęcherzu. Nawet i tutaj często pozostają wątpliwości co jest patologią pierwotną – zaburzenia czynnościowe dróg moczowych czy skłonność do infekcji, które same w sobie modyfikują czynność moczowodów i pęcherza.
Pacjent przyjmowany jest na oddział w przeddzień zabiegu celem wykonania badań podstawowych oraz kwalifikacji pediatrycznej. Zabieg jednostronny trwa ze strony chirurgicznej około godziny i przeprowadzany jest w pełnym znieczuleniu z intubacją dotchawiczą i zwiotczeniem. Następnie chory wraca do rodziców na swój oddział. Większość dzieci w okresie wybudzania jest niespokojna, pobudzona i splątana o czym rodzice powinni być uprzedzeni. W pęcherzu moczowym znajduje się cewnik. Z opatrunku wyprowadzonych jest kilka drenów – z reguły dwa w przestrzeni okołopęcherzowej oraz najczęściej cewniczki (splinty) pozostawione w reimplantowanych moczowodach. W dobie zabiegu dziecko pozostaje na diecie ścisłej, czasem w godzinach wieczornych pozwalamy pić. Świadomie staramy się unikać narkotycznych leków przeciwbólowych, które najczęściej nie są niezbędne, a opóźniają rekonwalescencję. Dreny okołopęcherzowe usuwane są w trakcie opatrunków w 1 i drugiej dobie. Szynowanie moczowodów utrzymujemy zwykle 3-5 dni. Cewnik w pęcherzu pozostaje przez okres 10 dni i to jest też okres pobytu w szpitalu. Wyjście do domu poprzedza wykonanie posiewu moczu.
Wyniki
Wyniki reimplantacji moczowodów zależą od choroby podstawowej, wieku dziecka i zastosowanej metody. W leczeniu wtórnych odpływów lub moczowodów olbrzymich (pęcherz pozastawkowy, neurogenna lub nieneurogenna dysfunkcja pęcherza) jest niepewne. Natomiast w odpływach pierwotnych skuteczność zabiegu otwartego jest wyższa niż leczenie endoskopowego i grubo przekracza 90%.
