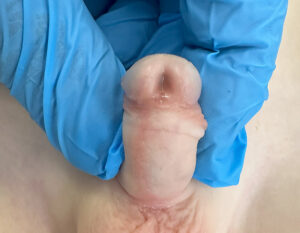
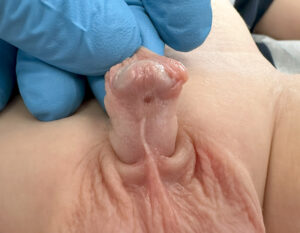
Spodziectwo (hypospadiasis) jest stosunkowo częstą wadą rozwojową, występuje u jednego na 400 chłopców, według innych danych nawet u jednego na 200. Około 8% ojców chorych ze spodziectwem również dotkniętych jest tym schorzeniem. Zasadniczym elementem wady jest niedorozwój cewki moczowej, która uchodzi poniżej typowego miejsca – w rowku zażołędnym (50% ogółu spodziectw), na prąciu (ok. 30%), mosznie lub nawet kroczu (do 20%). W skrajnych postaciach spodziectwa wygląd narządów moczowo-płciowych podobny jest do zwirylizowanych narządów żeńskich. Najczęściej występuje spodziectwo zażołędne, w którym cewka moczowa uchodzi tuż poniżej żołędzi. O wiele rzadsze ale najsilniej wyrażone spodziectwo mosznowe lub kroczowe charakteryzuje się rozszczepieniem moszny, cewką uchodzącą w jej obrębie oraz prąciem często przypominającym przerośniętą łechtaczkę. Ta postać wady wymaga dodatkowej diagnostyki endokrynologicznej celem wykluczenia zaburzeń różnicowania płci. Na szczególną uwagę zasługuje skojarzenie takiego spodziectwa z niebadalnym jądrem. Połowa takich chorych ma zaburzenia różnicowania płci (obojnactwo). 20% chorych ze skojarzeniem zaawansowanego spodziectwa z wnętrostwem ma zaburzenia chromosomalne. W spodziectwie niedorozwojowi cewki towarzyszy najczęściej rozszczep napletka.
- Spodziectwo zażołędne
- Spodziectwo zażołędne – inny przykład
W najczęstszym i najprostszym spodziectwie zażołędnym zasadniczym zadaniem jest odtworzenie brakującego odcinka cewki moczowej oraz napletka. Ten z pozoru prosty zabieg jest niewdzięczny i obarczony odsetkiem powikłań dochodzącym do 10% – polegają one na powstaniu przetoki cewki, przetoki („okienka”) napletka lub całkowitym rozejściu odtwarzanej cewki. W każdym razie konieczny jest dodatkowy zabieg w znieczuleniu ogólnym.
W przypadku spodziectw bardziej zaawansowanych czyli prąciowych bliższych lub prąciowo-mosznowych dodatkowym poważnym elementem wady bywa przygięcie prącia. Jego korekcja, czyli wyprostowanie (czasem błędnie zwane wydłużeniem) prącia jest podstawą dalszego leczenia i jest wykonywana w połowie 1 roku życia. Z prostowaniem prącia często wiąże się przesunięcie ujścia cewki moczowej w kierunku bliższym, czyli pozornie gorszym niż stan pierwotny. Jest to jednak normalne, gdyż cewka staje się za krótka względem wyprostowanego prącia. Jej odtworzeniem zajmujemy się w kolejnym etapie 9 miesięcy po pierwszym. Pacjenci ci są jeszcze bardziej narażeni na powstanie przetok i zwężeń. Często wymagają trzeciego zabiegu oraz rozszerzań cewki w znieczuleniu miejscowym. Dodatkowym powikłaniem długoodcinkowych rekonstrukcji cewki jest powstawanie jej uchyłków, szczególnie w części bliższej lub mosznowej odtwarzanej cewki. U znacznej liczby chorych przygięcie jest pozorne. Wynika z rozszczepienia żołędzi i nadmiaru skóry na grzbiecie prącia. Odtwarzając stożkowaty kształt żołędzi i napletek likwiduje się tą deformację bez potrzeby rozkładania leczenia na etapy.
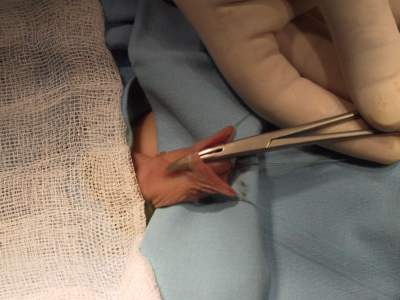
- Zdjęcie obok ilustruje szczególny rodzaj spodziectwa, w którym na pierwszy rzut oka cewka uchodzi w rowku zażołędnym lecz po wprowadzeniu do niej narzędzia okazuje się, że długi jej odcinek jest błoniasty, pozbawiony ciała gąbczastego cewki i właściwie bezwartościowy. Najczęściej ten odcinek cewki trzeba odtworzyć z otaczającej skóry, a sposób prowadzenia pooperacyjnego i odsetek powikłań są typowe dla spodziectwa prąciowego bliższego. Taka sytuacja może być zaskoczeniem dla operatora i frustracją dla rodziców, którzy nagle dowiadują się, że mają znacznie większy problem.
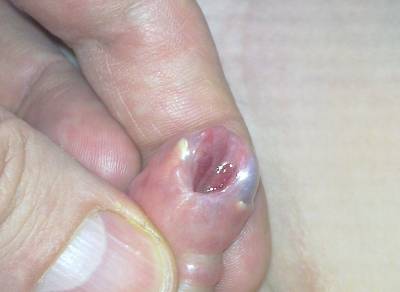
- Szczególną postacią jest spodziectwo o typie megameatus. Całkowicie rozszczepiony jest tutaj żołędziowy odcinek cewki, płytka cewkowa tworzy w niej głęboki rowek. Napletek jest cały. Postać tą ilustruje zdjęcie obok. Leczenie chirurgicznej jest tutaj stosunkowo wdzięczne.
ZABIEG OPERACYJNY
Stopień inwazyjności zabiegu jest podobny jak w innych zabiegach wykonywanych w trybie jednego dnia. Trwa on jednak dłużej – część chirurgiczna ok. 40-90min. Prącie jest dodatkowo znieczulone miejscowo na okres około 4-6 godzin, potem dolegliwości bólowe są minimalne i utrzymują się jedynie w pierwszej-drugiej dobie. Niektóre dzieci dobrze tolerują cewnik, jednak u większości w którymś momencie, często koło 3 doby po zabiegu, pojawiają się dolegliwości bólowe i cechy nietolerancji cewnika (bóle przy oddawaniu stolca, bóle w nocy). Z reguły cewnik chcemy utrzymać w pęcherzu przez okres 3 do 7 dni.
W przypadkach gdy zakres przeprowadzonego zabiegu wymaga utrzymania cewnika przez dłuższy czas najlepiej wytworzyć przetokę pęcherzowo-skórną z wkłucia. Jest to cewnik wprowadzony do pęcherza poprzez grubą igłę wkłuta przez powłoki. Wychodzi on na zewnątrz i jest podłączony do worka gromadzącego mocz lub do pampersa, jeśli stosujemy podwójne pieluchowanie. W tej sytuacji cewnik z cewki moczowej możemy usunąć wcześniej oszczędzając dziecku wielu dolegliwości. Cewnik z przetoki usuwamy po ok. 3-4 tygodniach, a otwór po niej błyskawicznie zarasta. Powikłaniem takiego rozwiązania jest jednak krwawienie do pęcherza z miejsca wkłucia powodujące konieczność hospitalizacji dopóki mocz się nie przejaśni. Długie utrzymywanie vesicostomii zwiększa ryzyko zakażenia dróg moczowych.
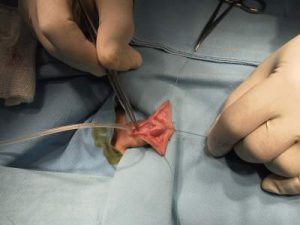 Typowo na pierwszy opatrunek należy zgłosić się w 3 dobie po zabiegu. Niekiedy występują przecieki wokół cewnika. Ich wystąpienie w trakcie oddawania stolca nie jest objawem niepokojącym; w innych okolicznościach świadczyć może o niedrożności cewnika. Przyczyną tej niedrożności jest najczęściej skręcenie lub zagięcie – należy sprawdzić jego ułożenie przed porozumieniem się z lekarzem. Zabiegi spodziectwa obarczone są dość dużą liczbą powikłań (nawet do 30% operowanych) – ropienia rany i ewentualnego powstania przetoki,zwężenia cewki i innych, które omawiam w innym tekście. Chorzy ci wymagają powtórnego zabiegu. Ogólnie można powiedzieć, że odsetek powikłań jest proporcjonalny do długości odtwarzanego odcinka cewki. Każde dziecko po operacji spodziectwa przynajmniej jednej, a niekiedy kilku kontroli, czasem połączonych z kalibracją cewki moczowej.
Typowo na pierwszy opatrunek należy zgłosić się w 3 dobie po zabiegu. Niekiedy występują przecieki wokół cewnika. Ich wystąpienie w trakcie oddawania stolca nie jest objawem niepokojącym; w innych okolicznościach świadczyć może o niedrożności cewnika. Przyczyną tej niedrożności jest najczęściej skręcenie lub zagięcie – należy sprawdzić jego ułożenie przed porozumieniem się z lekarzem. Zabiegi spodziectwa obarczone są dość dużą liczbą powikłań (nawet do 30% operowanych) – ropienia rany i ewentualnego powstania przetoki,zwężenia cewki i innych, które omawiam w innym tekście. Chorzy ci wymagają powtórnego zabiegu. Ogólnie można powiedzieć, że odsetek powikłań jest proporcjonalny do długości odtwarzanego odcinka cewki. Każde dziecko po operacji spodziectwa przynajmniej jednej, a niekiedy kilku kontroli, czasem połączonych z kalibracją cewki moczowej.
W żadnym innym pozornie prostym schorzeniu urologicznym uraz psychiczny związany z zabiegiem i okresem późniejszym nie jest tak duży jak w spodziectwie. W szczególności u chłopców, u których leczenie jest wieloetapowe, związane z wielokrotnym opatrunkami, cewnikowaniami, kalibracjami cewki. Typowa jest na wpół psychogenna nietolerancja cewnika pojawiająca się po kilku dniach jego utrzymywania i skutkująca nieprzespanymi nocami. Nie jest niczym niezwykłym pewien regres w zakresie kontroli nad oddawaniem moczu – dzieci oddające mocz do ubikacji lub nocnika na powrót wymagają pieluchowania, nierzadki jest paniczny strach i agresja względem rodziców i lekarzy. Pamiętam chorego, który przez 2 tygodnie po usunięciu cewnika chodził okrakiem. Był wyzwaniem nie tylko dla rodziców, lekarza pierwszego kontaktu, operującego urologa ale również frustracją dla 2 ortopedów. Taki sposób przeżywania dotyczy w pierwszym rzędzie dzieci kilkuletnich, które nie rozumieją sensu zabiegu, nie mają motywacji a hospitalizacja, cewnik i opatrunki są znacznym ograniczeniem ich normalnej aktywności.
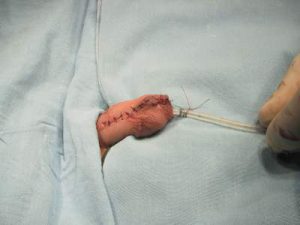 Przebieg pooperacyjny u dzieci po zabiegu spodziectwa jest jednym z najtrudniejszych przeżyć jakich możemy dostarczyć małemu pacjentowi. Wiąże się z wielodniowym utrzymywaniem cewnika, objawami jego nietolerancji oraz źle znoszonymi przez dziecko opatrunkami na wrażliwej okolicy. Przeżycia te pozostają w pamięci dziecka na wiele lat.
Przebieg pooperacyjny u dzieci po zabiegu spodziectwa jest jednym z najtrudniejszych przeżyć jakich możemy dostarczyć małemu pacjentowi. Wiąże się z wielodniowym utrzymywaniem cewnika, objawami jego nietolerancji oraz źle znoszonymi przez dziecko opatrunkami na wrażliwej okolicy. Przeżycia te pozostają w pamięci dziecka na wiele lat.
W związku z tym najlepszym okresem do operacji jest wiek tuż przed rozpoczęciem przez dziecko chodzenia. Szerszy zakres wiekowy to 6 do 18 miesięcy. Taki pacjent będąc mało mobilnym jest stosunkowo łatwy w pielęgnacji, lepiej znosi cewnik i nie pamięta całego przebiegu pooperacyjnego. Co więcej, końcówkę cewnika możemy ukryć w pampersie stosując tak zwane podwójne pieluchowanie. Pozwala to uniknąć stosowania worka na mocz, który nie odprowadza moczu tak sprawnie jak krótki, otwarty cewnik. Rozmiar prącia w tym wieku przy obecnej technice chirurgicznej nie stanowi problemu. Przytaczany przez niektórych argument, że prącie w tym wieku jest za małe do zabiegu nie znajduje potwierdzenia w moim doświadczeniu. Dziecięce prącia są różne, większe i mniejsze, z wyraźną płytka cewkową lub jej brakiem. Ich wygląd i budowa nie są wprost proporcjonalne do wieku dziecka w pierwszej dekadzie życia.
Tradycyjnie po zabiegach długoodcinkowego spodziectwa utrzymywało się cewnik do 3 tygodni. Była to prawdziwa droga przez mękę, gdyż większość dzieci nie toleruje go już po kilku dniach. Ponadto obecność cewnika stymuluje i podtrzymuje stan zapalny w cewce, co czasem prowadzi do ropienia. Gruby cewnik prawdopodobnie upośledza ukrwienie otaczających tkanek dodatkowo utrudniając gojenie.
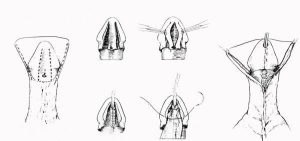 Zaletą przetoki pęcherzowo-skórnej jest możliwość usunięcia cewnika z cewki w 2 lub trzeciej dobie. Od tego momentu opatrunki stają się krótkie i proste. Mogą być wykonywane samodzielnie przez rodziców. Dzieci nie odczuwają szczególnych dolegliwości związanych z utrzymywaniem przetoki. Po 3 tygodniach prącie jest już praktycznie zagojone. Wtedy wykonujemy kontrolna kalibrację cewki i usuwamy dren z przetoki. Niewielki otworek w powłokach, który po niej pozostaje zamyka się samoistnie w ciągu 24 godzin. Jedynym istotnym powikłaniem długotrwałego utrzymywania vesicostomii jest możliwość zakażenia dróg moczowych – obowiązuje profilaktyka przeciwzapalna oraz kontrolny posiew moczu tydzień po jej usunięciu.
Zaletą przetoki pęcherzowo-skórnej jest możliwość usunięcia cewnika z cewki w 2 lub trzeciej dobie. Od tego momentu opatrunki stają się krótkie i proste. Mogą być wykonywane samodzielnie przez rodziców. Dzieci nie odczuwają szczególnych dolegliwości związanych z utrzymywaniem przetoki. Po 3 tygodniach prącie jest już praktycznie zagojone. Wtedy wykonujemy kontrolna kalibrację cewki i usuwamy dren z przetoki. Niewielki otworek w powłokach, który po niej pozostaje zamyka się samoistnie w ciągu 24 godzin. Jedynym istotnym powikłaniem długotrwałego utrzymywania vesicostomii jest możliwość zakażenia dróg moczowych – obowiązuje profilaktyka przeciwzapalna oraz kontrolny posiew moczu tydzień po jej usunięciu.
W przebiegu pooperacyjnym staramy się wykonywać jak najmniej opatrunków by nie sprawiać dziecku niepotrzebnych przykrości. Wyjątkiem są opatrunki przy obecności przetoki pęcherzowo-skórnej, już bez cewnika w cewce, które są dobrze znoszone. Miejscowo stosujemy odkażanie betadyną lub Octeniseptem lub rzadzie maść antybiotykową, preferencyjnie z bacytracyną lub mupirocyną (nigdy bezpośrednio po zabiegu). Prącie wygląda w tych pierwszych dniach bardzo różnie, niekiedy jest sine, śliwkowe, obrzęknięte, czasem dochodzi do epidermolizy (złuszczenia naskórka ). Nie ma to jednoznacznego przełożenia na ostateczny wynik zabiegu – „straszny” siusiak zagoi się bez śladu, a w takim który od początku wyglądał pięknie znajdziemy po 2 miesiącach przetokę. Właśnie dwa miesiące od zabiegu można uznać za „chwilę prawdy” – podczas tej kontroli widzimy już wynik ostateczny. Wyjątkiem są maleńkie przetoki w zakresie trzonu i okolicy kąta prąciowo-mosznowego, które potrafią zamknąć się samoistnie w późniejszym czasie.
Powikłania odległe
Na osobną uwagę zasługuje problem powikłań odległych i odległych kontroli po zabiegach spodziectwa. Potencjalnie najpoważniejsze następstwa ma przeoczone na przestrzeni lat zwężenie cewki moczowej, które może doprowadzić do najpierw przerostu ściany pęcherza, wysokich ciśnień mikcyjnych, zastoju w górnych drogach moczowych, odpływów pęcherzowo moczowodowych, nawracających zakażeń, a nawet bardziej poważnych powikłań. Ani pacjent operowany z powodu spodziectwa we wczesnym dzieciństwie, ani jego rodzice nie mają często jednoznacznego wyobrażenia jak powinien wyglądać prawidłowy strumień moczu i na przestrzeni czasu nie są w stanie zauważyć jego zwężania. Dlatego celowe jest przede wszystkim pouczenie rodziców oraz okresowe (np. co 2 lata, w zależności od długości odtwarzanej cewki i wyników kalibracji w pierwszym roku po zabiegu) kontrolne USG z badaniem przepływu cewkowego i zalegania po mikcji. Taka kontrola jest bezwzględnie konieczna, nawet przy braku wątpliwości ze strony pacjenta i rodziców, w wieku 12-15 lat. Prawdopodobieństwo zwężania się cewki zwykle jest proporcjonalnego do długości rekonstruowanego odcinka.
Inne powikłania późne spodziectwa to stulejka i późno rozpoznana – po całkowitym odklejeniu napletka – przetoka cewki moczowej. Stulejkę i przyklejony napletek tolerujemy w pierwszych latach życia dziecka co czasem prowadzi do takiej sytuacji. Realne, utrudniające współżycie skrzywienie prącia jest jeszcze jednym powikłaniem późnym i może wynikać z faktu, że długi odtwarzany odcinek cewki nie rośnie proporcjonalnie do rozwoju ciał jamistych i całego prącia powodując jego wtórne przygięcie.
Polecam „Często zadawane pytania” na stronie dr Hadidiego.
Ciekawe linki dotyczące tematu:
http://www.hypospadias-emotions.com
http://www.hypospadias-surgery.com/
https://www.cornellurology.com/clinical-conditions/pediatric-urology/